La préservation de votre capital auditif représente un enjeu majeur de santé publique dans notre société moderne. Avec 10 % de la population française concernée par une perte d’audition et seulement 17 % des personnes affectées équipées d’un appareil auditif, la détection précoce des troubles auditifs devient cruciale. Les avancées technologiques en audiométrie permettent aujourd’hui d’identifier les déficiences auditives bien avant qu’elles n’impactent significativement votre qualité de vie. Cette approche préventive transforme radicalement la prise en charge audiologique, offrant des opportunités d’intervention thérapeutique plus efficaces et moins invasives.
Physiologie auditive et mécanismes de dégradation de l’ouïe
Anatomie de l’oreille interne et transmission cochléaire
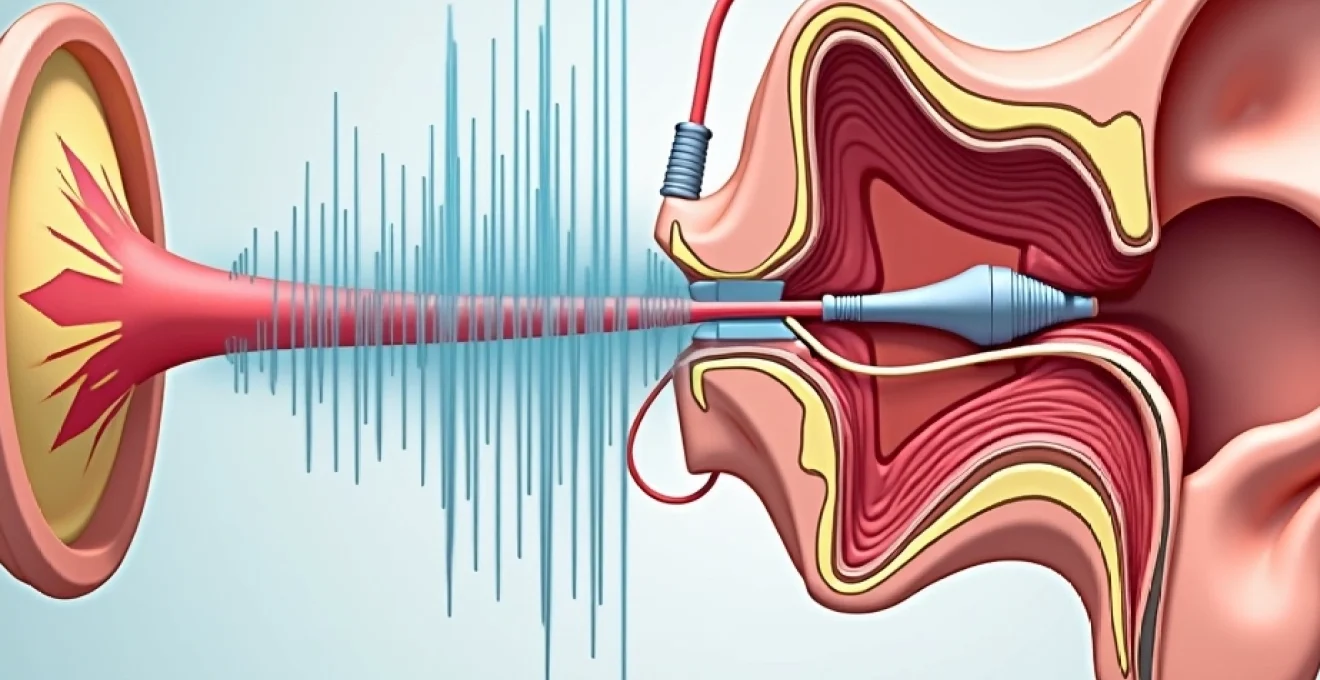
Votre système auditif constitue un mécanisme d’une complexité remarquable, orchestrant la conversion des ondes sonores en signaux neurologiques interprétables par votre cerveau. L’oreille interne, véritable centre de traitement acoustique, abrite la cochlée, organe spiral contenant environ 15 000 cellules ciliées réparties selon une organisation tonotopique précise. Cette architecture permet la discrimination fréquentielle, les hautes fréquences étant captées à la base cochléaire tandis que les basses fréquences activent l’apex.
La transmission cochléaire s’effectue grâce à la membrane basilaire, dont les propriétés mécaniques varient progressivement sur sa longueur. Lorsque vous percevez un son, les vibrations transmises par la chaîne ossiculaire créent des ondes de pression dans la périlymphe, déformant cette membrane selon un pattern spécifique à chaque fréquence. Cette déformation active les cellules ciliées externes, véritables amplificateurs biologiques, qui modulent la sensibilité et la sélectivité fréquentielle de votre audition.
Presbyacousie et vieillissement des cellules ciliées
La presbyacousie, processus naturel de vieillissement auditif, affecte progressivement vos capacités perceptives à partir de 50 ans environ. Ce phénomène résulte principalement de la dégénérescence des cellules ciliées, particulièrement sensibles aux radicaux libres et aux processus oxydatifs liés à l’âge. Contrairement aux autres cellules de votre organisme, ces structures sensorielles ne se régénèrent pas, rendant leur préservation fondamentale pour maintenir une audition optimale.
Le processus presbyacousique débute typiquement par une altération des hautes fréquences, progressant graduellement vers les fréquences conversationnelles. Cette évolution explique pourquoi vous pourriez d’abord éprouver des difficultés à percevoir certaines consonnes sifflantes ou fricatives, avant que ne s’installent des troubles plus marqués de compréhension vocale. L’atteinte bilatérale et symétrique caractérise généralement ce type de perte auditive, distinguant la presbyacousie des surdités pathologiques.
Traumatismes sonores aigus et chroniques
L’exposition à des niveaux sonores excessifs constitue l’une des principales causes évitables de déficience auditive. Les traumatismes sonores se classifient en deux catégories distinctes : aigus, résultant d’une exposition brève mais intense (>120 dB), et chroniques, liés à des expositions prolongées à des niveaux modérément élevés (85-100 dB). Ces agressions endommagent irréversiblement les structures cochléaires, particulièrement vulnérables aux stress mécaniques et métaboliques.
Votre susceptibilité aux traumatismes sonores varie selon plusieurs facteurs individuels, incluant votre patrimoine génétique, votre âge et vos antécédents d’exposition. La règle des 60/60 demeure une référence pratique : limitez votre écoute au casque à 60% du volume maximum pendant 60 minutes consécutives au maximum. Cette approche préventive s’avère particulièrement pertinente dans notre environnement urbain moderne, où l’exposition quotidienne aux nuisances sonores tend à s’intensifier.
Ototoxicité médicamenteuse et facteurs environnementaux
Plus de 130 molécules pharmaceutiques présentent des propriétés ototoxiques potentielles, affectant préférentiellement les cellules ciliées et les neurones du ganglion spiral. Les aminosides, certains diurétiques de l’anse et les agents chimiothérapeutiques figurent parmi les substances les plus notoires dans cette catégorie. L’ototoxicité médicamenteuse peut survenir de manière dose-dépendante, nécessitant une surveillance audiométrique lors de traitements prolongés ou à posologie élevée.
Les facteurs environnementaux contribuent également à la dégradation auditive : pollution atmosphérique, variations de pression, exposition à des solvants industriels ou encore contamination microbienne des milieux aquatiques. Votre mode de vie influence directement votre risque auditif : tabagisme altérant la vascularisation cochléaire, sédentarité réduisant l’oxygénation tissulaire, ou stress chronique perturbant l’équilibre neurohormonal impliqué dans le maintien de l’homéostasie auditive.
Technologies d’audiométrie moderne et dépistage précoce
Audiométrie tonale liminaire et seuils de perception
L’audiométrie tonale liminaire constitue l’examen de référence pour évaluer votre acuité auditive, déterminant les seuils minimaux de perception pour différentes fréquences pures. Cette investigation, réalisée en cabine insonorisée, explore systématiquement les fréquences de 125 Hz à 8000 Hz par voie aérienne et osseuse. Les résultats, reportés sur un audiogramme, révèlent précisément le type, le degré et la configuration de votre perte auditive éventuelle.
Les avancées technologiques récentes permettent désormais une automatisation partielle de ces mesures, réduisant la variabilité inter-examinateur tout en optimisant la reproductibilité des résultats. Les audiomètres modernes intègrent des algorithmes adaptatifs ajustant automatiquement les niveaux de stimulation selon vos réponses, accélérant significativement la procédure sans compromettre la précision diagnostique. Cette évolution technologique facilite l’implémentation de campagnes de dépistage à grande échelle.
Tympanométrie et réflexes stapédiens
La tympanométrie évalue la mobilité de votre membrane tympanique et la fonction de l’oreille moyenne par l’intermédiaire de variations de pression contrôlées dans le conduit auditif externe. Cette technique objective, non invasive et rapide, détecte efficacement les dysfonctionnements tubaires, les épanchements rétro-tympaniques ou les rigidifications ossiculaires susceptibles d’altérer la transmission sonore. Le tympanogramme normal présente un pic de compliance centré sur la pression atmosphérique, toute déviation suggérant une pathologie spécifique.
L’étude des réflexes stapédiens complète utilement cette évaluation, testant l’intégrité de l’arc réflexe protecteur contre les sons intenses. Ce mécanisme physiologique, impliquant le muscle stapédien, s’active automatiquement lors d’expositions sonores dépassant 70-85 dB au-dessus du seuil auditif. L’absence ou l’altération de ces réflexes peut révéler des atteintes rétrocochléaires précoces, orientant vers des investigations complémentaires spécialisées .
Otoémissions acoustiques spontanées et provoquées
Les otoémissions acoustiques représentent une révolution diagnostique majeure, permettant l’évaluation objective de la fonction cochléaire par l’enregistrement de signaux acoustiques générés spontanément par votre oreille interne. Ces phénomènes, produits par l’activité contractile des cellules ciliées externes, témoignent de l’intégrité fonctionnelle des mécanismes d’amplification cochléaire. Leur présence garantit une audition normale jusqu’à 30-40 dB, leur absence suggérant une atteinte cochléaire même minime.
Les otoémissions provoquées, déclenchées par des stimuli acoustiques calibrés, offrent une sensibilité diagnostique supérieure pour détecter les altérations cochléaires débutantes. Les produits de distorsion acoustique (DPOAE) explorent spécifiquement la fonctionnalité fréquentielle, révélant des dysfonctionnements localisés bien avant l’apparition de modifications audiométriques conventionnelles. Cette précocité diagnostique transforme radicalement votre prise en charge, autorisant des interventions thérapeutiques dans une fenêtre temporelle optimale.
Potentiels évoqués auditifs du tronc cérébral
L’exploration électrophysiologique par potentiels évoqués auditifs du tronc cérébral (PEATC) analyse objectivement la transmission neurale depuis la cochlée jusqu’aux structures centrales. Cette technique, insensible à votre coopération ou votre état de conscience, s’avère particulièrement précieuse pour le dépistage néonatal ou l’évaluation de populations spécifiques (troubles cognitifs, simulation). Les PEATC détectent les neuropathies auditives, pathologies émergentes caractérisées par une atteinte sélective du nerf auditif avec préservation relative de la fonction cochléaire.
L’interprétation des PEATC repose sur l’analyse des latences et amplitudes de cinq ondes caractéristiques, chacune correspondant à un relais neuronal spécifique. Les modifications pathologiques de ces paramètres orientent précisément la localisation lésionnelle, distinguant les atteintes cochléaires des neuropathies rétrocochléaires. Cette discrimination diagnostique influence directement votre orientation thérapeutique, certaines conditions nécessitant une prise en charge neurologique plutôt qu’audioprothétique.
Protocoles de dépistage auditif par groupe démographique
Screening néonatal universel et test de hirschberg
Le dépistage néonatal universel de la surdité, implémenté systématiquement depuis 2012 en France, vise l’identification précoce des déficiences auditives congénitales touchant 1 à 2 nouveau-nés pour 1000 naissances. Ce programme structuré utilise préférentiellement les otoémissions acoustiques automatisées comme test de première intention, complétées par les PEATC automatisés en cas d’échec initial. L’objectif consiste à diagnostiquer définitivement toute surdité avant l’âge de 6 mois, autorisant une intervention précoce cruciale pour le développement linguistique optimal.
La sensibilité du dépistage néonatal dépasse 95% pour les surdités moyennes à profondes, garantissant une détection fiable des cas nécessitant une prise en charge immédiate. Cependant, les surdités légères ou les neuropathies auditives peuvent échapper à cette première évaluation, justifiant un suivi audiologique prolongé des enfants à risque. Les facteurs de risque incluent les antécédents familiaux de surdité, les infections materno-fœtales, la prématurité ou l’exposition aux ototoxiques en période périnatale.
Surveillance auditive en milieu professionnel exposé
La médecine du travail impose une surveillance audiométrique systématique pour les salariés exposés à des niveaux sonores dépassant 80 dB sur 8 heures. Cette réglementation préventive vise la détection précoce des pertes auditives professionnelles, permettant l’adaptation des postes de travail et la mise en place de protections individuelles renforcées. L’audiométrie de référence, réalisée avant exposition ou au plus tard dans les 6 mois suivant l’affectation, établit votre profil auditif initial pour comparaisons ultérieures.
Le suivi audiométrique périodique, au minimum annuel pour les expositions les plus intenses, détecte les évolutions pathologiques par comparaison avec l’audiogramme de référence. Une perte significative, définie par une détérioration de 30 dB sur une fréquence ou 20 dB sur deux fréquences consécutives, déclenche obligatoirement des mesures préventives complémentaires. Cette approche systématisée a considérablement réduit l’incidence des surdités professionnelles dans les pays développés.
Dépistage gériatrique et échelle de hearing handicap inventory
Le vieillissement démographique accentue l’importance du dépistage auditif gériatrique, la presbyacousie affectant plus de 65% des personnes de plus de 65 ans. L’Organisation Mondiale de la Santé recommande un dépistage systématique dès 60 ans, idéalement intégré aux bilans de santé globaux. Cette approche préventive s’avère particulièrement pertinente considérant les liens établis entre déficience auditive et déclin cognitif, isolement social ou risque de chute chez les seniors.
L’échelle Hearing Handicap Inventory for the Elderly (HHIE) constitue un outil de dépistage validé, évaluant l’impact fonctionnel et émotionnel de votre perte auditive au quotidien. Ce questionnaire de 25 items explore différentes situations d’écoute, quantifiant objectivement le handicap ressenti. Un score supérieur à 18 suggère une déficience auditive significative, justifiant une évaluation audiométrique complète. Cette approche patient-centrée améliore l’adhésion aux recommandations thérapeutiques ultérieures.
« La détection précoce de la presbyacousie permet d’intervenir dans une fenêtre thérapeutique optimale, avant l’installation de troubles cognitifs secondaires. »
Populations à risque et facteurs prédictifs génétiques
L’identification des populations à risque auditif élevé optimise l’allocation des ressources de dépistage tout en personnalisant la surveillance médicale. Les facteurs de risque établis incluent les antécédents familiaux de surdité héréditaire, l’exposition professionnelle ou récréationnelle aux bruits intenses, certaines pathologies systémiques (diabète, hypertension artérielle) ou les traitements ototoxiques prolongés. Cette stratification du ris
que permet d’adapter les stratégies préventives selon votre profil individuel. Cette personnalisation de la prise en charge s’avère particulièrement importante considérant les variations interindividuelles de susceptibilité aux agressions auditives.
Les avancées en génétique moléculaire révèlent progressivement les variants génétiques associés à la vulnérabilité auditive. Plus de 400 gènes sont actuellement impliqués dans les surdités héréditaires, dont certains influencent également votre résistance aux traumatismes sonores ou à l’ototoxicité médicamenteuse. Les mutations du gène GJB2, responsables de près de 50% des surdités congénitales dans les populations caucasiennes, peuvent également moduler l’évolution presbyacousique. Cette connaissance génétique ouvre des perspectives de médecine prédictive, permettant d’anticiper votre risque auditif individuel.
L’évaluation familiale systématique complète utilement cette approche génétique, les questionnaires standardisés explorant les antécédents de surdité sur trois générations. Cette anamnèse détaillée identifie les patterns héréditaires suggestifs, orientant vers un conseil génétique spécialisé si nécessaire. L’intégration de ces données dans votre dossier médical guide les recommandations préventives personnalisées et la périodicité optimale de votre surveillance audiologique.
Interventions thérapeutiques préventives et correctives
L’arsenal thérapeutique préventif en audiologie s’enrichit constamment de nouvelles approches, combinant protection mécanique, interventions pharmacologiques et modifications comportementales. La protection auditive individuelle constitue la première ligne de défense, avec des solutions personnalisées adaptées à vos activités spécifiques. Les bouchons d’oreille moulés sur mesure offrent une atténuation précise tout en préservant la qualité sonore, particulièrement appréciés par les musiciens professionnels ou les mélomanes exigeants.
Les interventions pharmacologiques préventives explorent actuellement plusieurs voies prometteuses : antioxydants pour limiter le stress oxydatif cochléaire, agents neuroprotecteurs préservant la survie neuronale, ou modulateurs de l’inflammation réduisant les dommages post-traumatiques. Les supplémentations en magnésium, coenzyme Q10 ou acide folique montrent des résultats encourageants dans la prévention des traumatismes sonores, bien que leur efficacité nécessite encore des validations cliniques approfondies. Cette approche nutriceutique s’intègre naturellement dans une démarche de prévention globale.
La rééducation auditive précoce révolutionne la prise en charge des déficiences naissantes, exploitant la plasticité cérébrale pour optimiser le traitement central des signaux acoustiques. Ces programmes structurés, associant entraînement perceptif et stimulation cognitive, améliorent significativement les performances auditives même en l’absence d’appareillage. L’efficacité maximale s’observe lors d’interventions précoces, soulignant l’importance cruciale du dépistage anticipé pour maximiser les bénéfices thérapeutiques.
Réglementation audiologique et recommandations internationales
Le cadre réglementaire audiologique évolue constamment pour intégrer les progrès scientifiques et optimiser la santé auditive populationnelle. L’Organisation Mondiale de la Santé a publié en 2021 son premier rapport mondial sur l’audition, établissant des standards internationaux pour le dépistage, la prévention et la prise en charge des troubles auditifs. Ces recommandations préconisent un dépistage universel à la naissance, suivi de contrôles périodiques à l’âge scolaire, puis systématiques à partir de 50 ans.
La réglementation française, particulièrement avancée, impose des obligations strictes en matière de protection auditive professionnelle. Le Code du Travail définit précisément les seuils d’exposition déclenchant des mesures préventives : information et formation dès 80 dB, surveillance médicale renforcée à partir de 85 dB, et mise à disposition obligatoire d’équipements de protection individuelle. Cette approche graduelle, basée sur l’évaluation quantitative du risque, a démontré son efficacité dans la réduction des surdités professionnelles.
L’harmonisation européenne progresse vers des standards communs de qualité des dispositifs médicaux auditifs, garantissant la sécurité et l’efficacité des appareils commercialisés. Le marquage CE impose désormais des exigences renforcées concernant les études cliniques, la traçabilité des composants et la surveillance post-commercialisation. Cette réglementation protège efficacement les utilisateurs tout en stimulant l’innovation technologique dans le secteur audioprothétique.
« L’approche réglementaire moderne privilégie la prévention active plutôt que la compensation tardive des déficiences auditives établies. »
Les recommandations internationales convergent vers une approche intégrée combinant dépistage précoce, protection préventive et intervention thérapeutique graduée. Cette stratégie globale, soutenue par des politiques de santé publique appropriées, vise à réduire de 25% la prévalence mondiale des troubles auditifs d’ici 2030. L’objectif ambitieux nécessite une mobilisation coordonnée des acteurs sanitaires, éducatifs et industriels pour transformer durablement l’écosystème de la santé auditive.
Technologies émergentes en audioprothèse et implants cochléaires
L’industrie audioprothétique connaît une révolution technologique majeure, intégrant intelligence artificielle, connectivité sans fil et miniaturisation extrême pour offrir des solutions toujours plus performantes et discrètes. Les processeurs actuels analysent en temps réel votre environnement sonore, adaptant automatiquement leurs paramètres selon les situations d’écoute rencontrées. Cette personnalisation dynamique améliore considérablement votre confort auditif, particulièrement dans les environnements complexes ou bruyants.
Les implants cochléaires de nouvelle génération intègrent des électrodes de plus en plus sophistiquées, permettant une stimulation électrique ultra-précise des différentes populations neuronales. Les stratégies de codage évoluent vers une reproduction plus fidèle du traitement cochléaire physiologique, améliorant la perception musicale et la compréhension dans le bruit. L’émergence des implants totalement implantables révolutionne l’acceptabilité de ces dispositifs, éliminant les contraintes esthétiques et pratiques des composants externes.
La recherche fondamentale explore des approches radicalement nouvelles : thérapie génique pour régénérer les cellules ciliées, optogénétique pour contrôler précisément l’activité neuronale, ou encore interfaces cerveau-machine pour restaurer directement les perceptions auditives. Ces technologies émergentes, bien qu’encore expérimentales, ouvrent des perspectives thérapeutiques révolutionnaires pour les surdités actuellement incurables. L’horizon temporel de leur application clinique se rapproche, promettant de transformer radicalement le paysage audiologique dans les décennies à venir.
L’intégration croissante avec les technologies de l’information transforme vos aides auditives en véritables centres de communication multimédia. La connectivité Bluetooth native permet la diffusion directe de contenus audio depuis vos appareils connectés, tandis que les applications mobiles offrent un contrôle personnalisé avancé. Cette convergence technologique positionne les dispositifs auditifs comme des interfaces privilégiées vers l’écosystème numérique, anticipant les usages futurs d’une société hyperconnectée.